Evolutionair gezien beschikt ieder individu over vier stressregulatiesystemen: het neurologische, endocriene, immunologische en het psychologische [7, 8].
Het neurologische stressregulatiesysteem
Het meest basale stressregulatiesysteem is het neurocardiale adrenerge systeem. Evolutionair gezien is dit vooral bedoeld voor het behoud van het individu. Door een directe koppeling tussen de waarnemingsorganen (ruiken, horen, zien, voelen en proeven) en het orthosympathisch zenuwstelsel kan het systeem snel in staat gebracht worden om op twee manieren op het gepercipieerde gevaar te reageren, namelijk vechten – direct adresseren –, of vluchten. Voor beide is het nodig dat er snel zuurstof en suikers naar de spieren gebracht wordt. Dit gebeurt door het versnellen van de hartslag, verhogen van de bloeddruk, versnellen van de ademhaling en verminderen van de bloedtoevoer naar de darmen. Darmen die zich letterlijk legen – ‘het in je broek doen van angst’. Deze fysiologische reactie wordt in gang gezet door een stoot adrenaline als reactie op de schrik en wordt snel omgezet in een actiemodus. Wanneer het lichaam niet overgaat tot actie, zorgen de overmaat aan zuurstof, het relatief wegtrekken van bloed uit hoofd en darmen en de voelbaar verhoogde hartslag, voor het voortduren van het gevoel van angst. Bij aanhouden van deze situatie kan ook pijn ontstaan door verhoogde spierspanning (nek-/hoofdpijn), een relatief zuurstoftekort in het spijsverteringskanaal (buikpijn), of een paradoxaal gevoel van benauwdheid en tintelingen in handen en voeten ten gevolge van een overmatige zuurstofsaturatie.
Hieruit moge duidelijk worden dat veel van de Somatisch Onvoldoende verklaarde Lichamelijke Klachten (SOLK) kunnen voortkomen uit een over- en aanhoudende prikkeling van het adrenerge systeem [9], zie ook H. 7. Dit kan ontstaan als het systeem niet acuut geactiveerd wordt bij gevaar, maar chronisch wordt geactiveerd door stress, die voortkomt uit overvraging, onveiligheid en overbelasting. Het individu is dan blijkbaar onvoldoende in staat om deze stress te identificeren en te adresseren door terug te vechten of zich assertief op te stellen.
De evolutionaire tegenhanger van het orthosympathische autonome zenuwstelsel is het parasympathische. Dit laatste is bedoeld om de soort in stand te houden door activering van de reproductieve functies. Daarnaast reguleert het de voedselinname en de spijsvertering. In de natuur betekent dat het, indien mogelijk, innemen van spaarzaam beschikbare directe suikers om altijd in staat te zijn om snel te reageren. In onze moderne cultuur schiet dat door; er is een overmaat aan suikers, die in grote hoeveelheden bij stress ingenomen worden en kunnen leiden tot overgewicht en op den duur tot een metabool syndroom.
Het endocriene stressregulatiesysteem
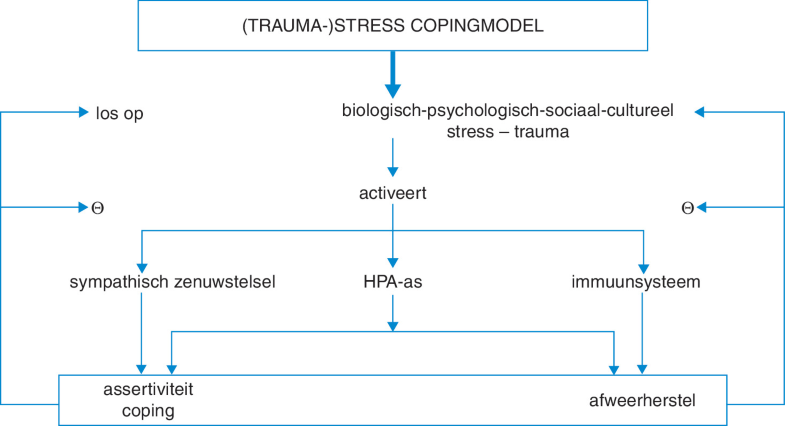
Een tweede, trager werkend stressregulatiesysteem maakt gebruik van endocriene transmissie. Het is het hypothalamus-hypofyse-bijniersysteem (in het Engels: hypothalamus-pituary-adrenal axis, afgekort: HPA-as) (fig. 9.1a en b).
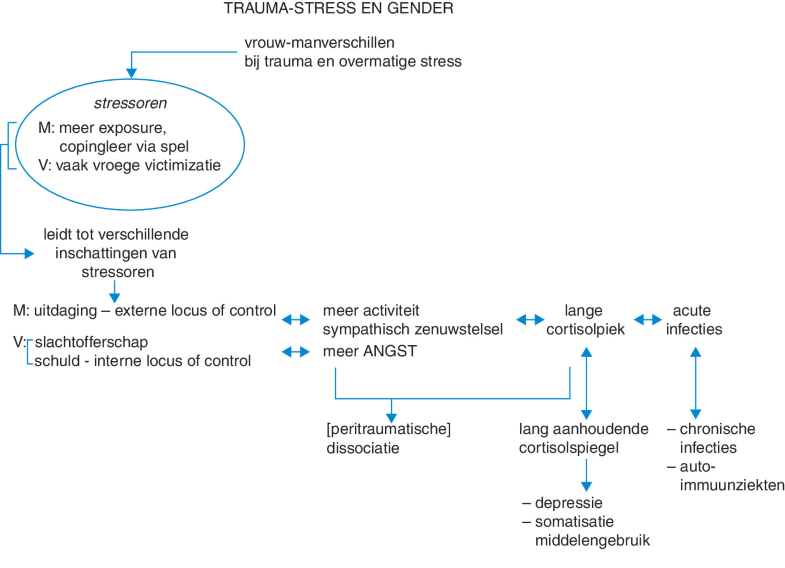
Figuur 9.1
a de gezonde stresscoping via de drie stressregulatiesystemen; b afwijkende stressmodulatie en coping: man-vrouwverschillen; aangepast naar voorbeeld van Olff et al. 2007 [10]
Het endocriene stressregulatiesysteem is een fraai voorbeeld van een cybernetisch systeem. De hypothalamus is het basale regulatiesysteem in ons brein. Het is verantwoordelijk voor het handhaven van essentiële lichaamsfuncties, zoals lichaamstemperatuur, bloeddruk, spiertonus en eetlust. Bij door het brein gesignaleerde stress, produceert de hypothalamus corticotropin-releasing hormone (CHR), dat de hypofyse aanzet tot het afscheiden van adrenocorticotroop hormoon (ACTH). ACTH is het signaal voor de bijnieren om de productie van glucocorticoïden, zoals cortisol, op te schroeven. In het kader staan voorbeelden van externe stressoren.
Voorbeelden van externe stressoren
-
biologische stressor: een ongeluk waarbij schade aan het lichaam wordt berokkend; een infectie van bacteriële of virale aard; een auto-immuunreactie (reuma, sclerodermie);
-
psychologische stressor: onveiligheid, overvraging, ambitie;
-
sociale stressor: armoede, gezins-, buurt- en andere sociale druk.
Zodra voldoende spiegels in het bloed worden bereikt, nemen de prikkels vanuit de hypothalamus en de hypofyse af en keert het hele systeem weer terug tot een rusttoestand. Cortisol werkt op verschillende fronten, alle erop gericht om stress, door welke oorzaak ook, effectief te verminderen. Het activeert de koolhydraatproductie op verschillende manieren door de glucogenese in de lever te activeren en de vetafbraak te stimuleren om meer energie te geven. Het werkt ook ontstekingsremmend en immunosuppressief. Het activeert darmen en nieren. Daarbuiten is cortisol een belangrijke motor achter het circadiaanse ritme om zodoende bij te dragen aan herstel en opbouw van veerkracht.
Maar wanneer de stress te hoog is of te lang aanhoudt, dan komen er effecten van cortisol naar voren die juist erg nadelig zijn voor het welzijn van het individu. Wanneer de cortisolniveaus langdurig te hoog zijn, dan raakt de HPA-as disfunctioneel en stopt de hypothalamus niet met de productie van CRH bij voldoende cortisol. Dit gebeurt ook bij depressies en aanhoudende posttraumatische stressstoornissen [11, 12, 13]. Cortisol ken dan vele nadelige effecten [12] (zie kader).
Nadelige effecten van langdurig te hoge cortisolspiegels
- 1.
De hippocampus raakt aangetast, waardoor de geheugenfunctie niet meer goed bij de reactieve netwerken is betrokken en het leren uit ervaring bedreigd wordt.
- 2.
Het circadiane ritme wordt verstoord, het herstelvermogen wordt aangetast, en de stemming verslechtert met depressie als gevolg.
- 3.
Er treedt een immunosuppressief effect op, hetgeen inhoudt dat de aanvankelijk stimulerende werking op de afweer omslaat in het ondermijnen van de afweer. Het maakt een individu juist kwetsbaarder in plaats van weerbaarder.
De stressregulatiesystemen kunnen als zwaarden met twee snijvlakken gezien worden. Aan de ene kant zijn ze enorm effectief in het opvangen, afweren en afwenden van bronnen van stress. Indien ze daarin op korte termijn niet effectief blijken, dan richten ze juist schade aan, die zich zowel somatisch (pijn, hoge bloeddruk, diabetes type II, hart- en vaatziekten, ontstekingen) als psychisch (burn-out, angst en depressie) uiten, en heel vaak in mengvormen. Onze dagelijkse taal kent daarvan zelfs voorbeelden (fig. 9.2).
Figuur 9.2
Taaluitingen van ervaren stress
Tot vrij recent zou een overzicht van stressregulatiesystemen hier ophouden. In het afgelopen decennium echter is er veel kennis opgedaan uit onderzoek naar psycho-immunologische processen.
Het immunologische stressregulatiesysteem
Het immuunsysteem is deels al in aanleg aanwezig, maar kenmerkt zich vooral door zijn adaptieve vermogen [14]. Dat laatste is essentieel omdat externe agentia (virussen, bacteriën en parasieten) zich in steeds wisselende vormen aandienen in een poging hun eigen voortbestaan ten koste van meercellige organismen te realiseren. Het immuunsysteem kent functionele, cellulaire en humorale aspecten. In het kader van dit hoofdstuk over stress is het goed om ons elke keer weer te realiseren dat onze huid, slijmvliezen, darmwand en urogenitaal epitheel ons eerste en voornaamste immuunsysteem vormen in de vorm van een levende barrière die het indringen van vreemde ‘een- of meercellige agressoren voorkomt’. Daarbij heeft het endoderm bij het embryo in de vorm van slijmvorming nog een effectief extra middel om ongewenste indringers af te voeren. Maar als deze barrières tekortschieten, hetzij door defecten hetzij omdat ze niet langer bestand zijn tegen de overmacht van de indringers, dan zullen de cellulaire en humorale afweer in actie komen. Deze witte bloedcellen (fagocyten), die de bacteriën of virussen onschadelijk trachten te maken door ze op te eten en te verteren, worden door de orthosympathische en HPA-activatie versneld aangevoerd door de bloedvaten.
Bovendien zorgt het adrenerge systeem voor een verhoging van de lichaamstemperatuur, iets waar veel indringers niet tegen bestand blijken. Ook mobiliseren de drie gezamenlijke afweersystemen ‘ontstekingsreacties’ in de vorm van een toegenomen doorlaatbaarheid van de bloedvaten, waardoor afweercellen de brandhaarden beter bereiken. Hormonen als histamine versterken dit mechanisme. Daarnaast treedt er een cascade aan reacties op van cytokines die de afweerreactie versterken. Ten slotte worden via identificatie van de agressor immuunglobulines gevormd die ze onschadelijk kunnen maken. Deze IgM en IgG blijven nog een tijd aanwezig en worden in de vorm van IgG in het afweergeheugen opgeslagen, zodat een herhaalde aanval met dezelfde agentia snel gepareerd kan worden.
Tot zover de succesvolle variant. Lastig is dat voor het immuunsysteem dezelfde wetmatigheid geldt als voor de twee andere afweersystemen. Als de eerste parade niet succesvol is, kan het systeem zich ook tegen het eigen lichaam richten. Bij heftige acute infecties kan het systeem doorschieten, bijvoorbeeld door een cytokinestorm. Dit fenomeen is duidelijk bij de recente COVID-19-infecties, waar door intravasale stolling met orgaanfalen als gevolg veel patiënten zijn komen te overlijden. Opmerkelijk in dit kader is dat er een duidelijk genderverschil is. Mannen zijn veel gevoeliger voor dergelijke immuunontsporingen, terwijl vrouwen veel vatbaarder zijn voor het chronisch worden van de infecties (H. 22).
Deze genderverschillen worden bij andere ontsporingen van het immuunsysteem nog duidelijker. Men kan twee vormen van ontsporing onderscheiden: overreactie en onderreactie van het immuunsysteem. Overreactie kan leiden tot allergieën en auto-immuunreacties, en bij vrouwen met name tot meer depressies. Bij onderreactie dreigt het lichaam ongewenste celdelingen van lichaamseigen cellen niet goed te identificeren (bijvoorbeeld bij kanker) of is er onvoldoende afweer tegen infecties. Deze chronische infecties en auto-immuunziekten komen meer voor bij vrouwen, zoals schildklierstoornissen, reumatische ziekten en vele andere, vaak ontstaan na langdurige stress (H. 20).
Het psychologische stressregulatiesysteem
In de voorafgaande paragrafen is al duidelijk geworden hoezeer bij stress soma en psyché met elkaar verbonden zijn. Toch nog aparte aandacht voor het psychologische stressregulatiesysteem. In de praktijk kan de huisarts op het verkeerde been gezet worden als die de psychologische onderleggers niet goed herkent of inschat.
In deze paragraaf komen twee componenten aan de orde die de persoon sterk helpen bij het omgaan met opkomende of acute stress, maar die omgekeerd werken als zij persisteren. Zij hangen samen met de morfine-achtige eigenschappen van endorfines. Deze peptiden komen los onder inspanning en verhoogde stress en werken pijnstillend (en op den duur verslavend). Zij kunnen zich psychologisch op twee manieren manifesteren.
-
Ten eerste door het fenomeen van dissociatie. Individuen beschrijven hoe in een erg stressvolle situatie zij alles in slow-motion zien en dito adequaat handelen, of zelfs in geval van peri-traumatische dissociatie (bij heftige geweldsituaties, martelingen en verkrachting) als het ware toeschouwers worden van wat hun andere zelf overkomt. Deze levensreddende dissociaties dienen onderkend te worden en behandeld om te voorkomen dat zij zich vaker en ondoelmatiger gaan voordoen.
-
De tweede is veel vaker voorkomend namelijk de ontkenning. Deze ‘ontkenning’ helpt om na de eerste periode van rouw een impactvolle en stressvolle levensgebeurtenis te overleven en verder te gaan. Het individu ervaart geen overmatige stress maar de ruimte om ‘nuchter’ de zaken aan te pakken en af te handelen. De andere gevoelens van angst en woede komen later, als de eerste zaken afgehandeld zijn. Maar voor de buitenwereld kan het zo overkomen dat de ‘ontkenning’ oogt als verwerking oftewel een optimale stressregulatie, terwijl het slechts een eerste fase is en de stressvolle periode van gemengde gevoelens nog in gang moet komen.
Naast kennis van de neurologische, endocriene en immunologische stressregulatiesystemen dient de huisarts alert te zijn op de psychologische mechanismen. Posttraumatische stressstoornissen leren ons dat hier beschreven mechanismen bij beide geslachten voorkomen. Al komt dissociatie bij vrouwen meer voor, terwijl ontkenning bij mannen (oorlogsveteranen) veel langer aan kan houden.